Ella高动态范围在检测子痫前期Biomarker的应用
2023-11-15 来源:本站 点击次数:1927孕妇妊娠24周后,出现水肿、高血压、蛋白尿,并兼有头痛、眩晕、呕吐、上腹不适、视力障碍或血压收缩压在160毫米汞柱(21.3kPa)以上者称为子痫前期(先兆子痫)。子痫前期由胎盘形成缺陷以及包括可溶性fms样酪氨酸激酶1 (sFlt-1)在内的血管生成因子失衡引起,以妊娠期全身性高血压和母体全身性内皮功能障碍为特征,是妊娠期常见的并发症,发病率约为3-5%,约42%的孕产妇死亡由子痫前期导致。另外,全球约15%的早产也由子痫前期导致[1]。
图片来源于网络
然而,子痫前期目前的诊断依据为孕妇血压、以及其它临床症状,对预测子痫前期相关不良结局的敏感性、特异性不高[2],不能尽早、及时、准确预测子痫前期不良结局。而孕妇血液中的可溶性fms样酪氨酸激酶-1(sFlt-1)与PlGF两种蛋白的比值可更好反映胎盘血管的生长情况,早于血压升高、以及临床症状的诊断。
其中胎盘生长因子(PlGF, 范围可从30-1300pg/ml之间变化)主要由滋养层细胞合成,可与位于滋养层细胞和血管内皮细胞的酪氨酸酶受体结合,是一个对滋养层细胞功能有自分泌作用和对血管生长有旁分泌作用的蛋白。PlGF可促进新生血管生成,是评估胎盘生长发育状况的重要指标之一。健康孕妇血清中的PlGF在孕5~15周PlGF水平低,15-26周PlGF表达迅速增加,在妊娠28~30周达高峰。产前PlGF≥100pg/ml提示胎盘功能正常;PlGF<100pg/ml提示胎盘功能不全;子痫前期孕妇PlGF水平降低,PlGF<12pg/ml提示严重胎盘功能不全,强烈预示14天内早产。
可溶性fms样酪氨酸激酶-1(sFlt-1或sVEGFR-1,正常范围100-2000 pg/mL)是一种具有抗血管生成特性的酪氨酸激酶蛋白。作为VEGF受体1(Flt-1)的非膜相关剪接变体,sFlt-1与血管生成因子VEGF(血管内皮生长因子)和PlGF(胎盘生长因子)结合,通过降低游离VEGF和PlGF的浓度减少血管生长。
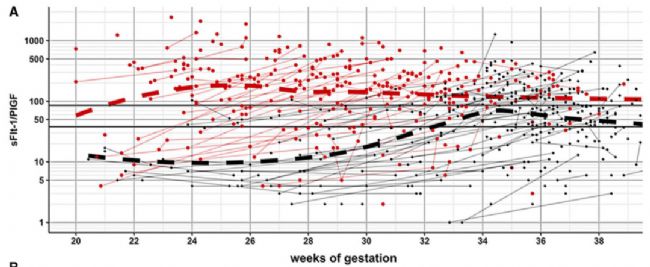
(红色为有不良反应,黑色无)
2020年12月心血管权威杂志Hypertension上发表了一篇研究文章,研究人员分析810名子痫前期的妇女。 研究人员将sFlt-1/PlGF临界值分为高风险(>85)、中风险(38 - 85)和低风险(<38)的风险分层,高风险和中风险患者分娩的时间明显短于低风险患者(4天、8天、29天)[3]。
目前早发型子痫前期和晚发型子痫前期不同sFlt-1/PlGF比值建议处置方案不同:
★
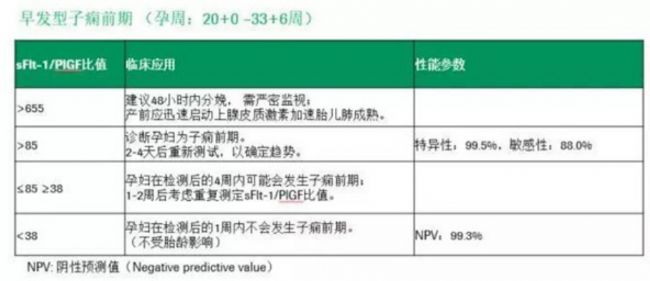
★
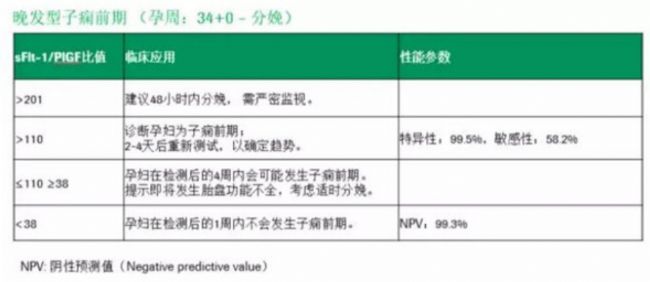
图片取材于网络
但是问题来了,子痫前期患者PlGF水平下降,PlGF水平低于30pg/ml甚至更低,传统ELISA检测灵敏度为几十pg/ml,无法准确定量,而全自动微流控Ella的检测灵敏度可低至0.99pg/ml,定量范围3.6–5,490 pg/mL,定量上线比传统ELISA高数倍的同时,检测灵敏度比传统ELISA高几十倍,能有效覆盖子痫前期病人的PlGF 分布 !
子痫前期病人的sFlt-1水平升高至数千pg/ml,传统ELISA的定量上限通常为几百pg/ml,未能有效覆盖,而Ella的定量上限可高达4,650 pg/ml, 基本覆盖疾病人群的检测,高动态范围支持健康人和病人的血清保持一致稀释倍数,大大方便了操作,减少“返工”实验!
因此Ella 的高灵敏度和动态范围,为sFlt-1/PlGF比值准确确定,提供了更为准确有效的方案,也备受研究者青睐。
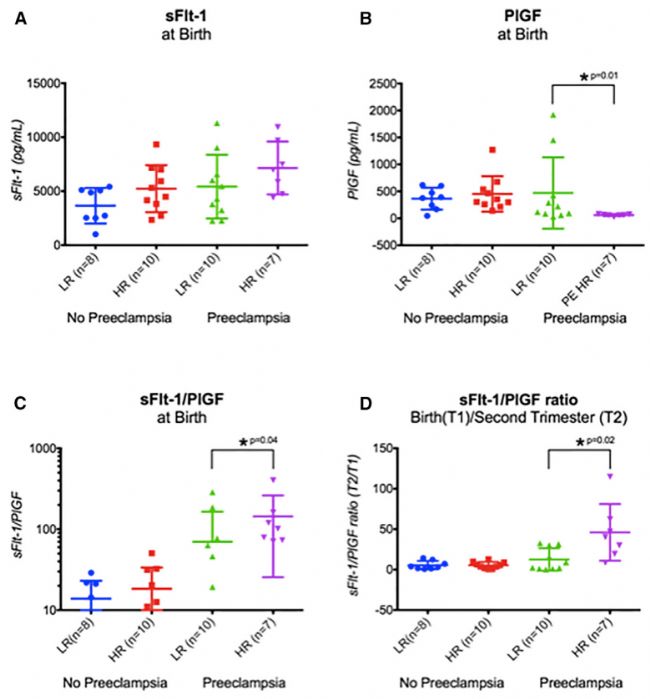
美国阿尔伯特·爱因斯坦医学院发表的名为“Fetal—not Maternal—APOL1 Genotype Associated with Risk for Preeclampsia in Those with African Ancestry”的文章(IF:9.8),在这项研究中,研究者利用Ella 对分别对胎儿正常的正常妊娠妇女及子痫前期妊娠妇女、及胎儿APOL1高危(HR)基因型的正常妊娠妇女及子痫前期妊娠妇女的sFlt-1/PlGF水平进行了准确定量。子痫前期的sFlt-1高水平表达及PlGF低水平表达均能准确有效获得结果[4]。
春江水暖,Ella先知!Ella的高动态范围检测,可协助进行子痫前期的精准判别,为天使的迎接保驾护航!
参考文献
[1] Verlohren, Stefan et al. “An automated method for the determination of the sFlt-1/PLGF ratio in the assessment of preeclampsia.” American journal of obstetrics and gynecology vol. 202,2 (2010): 161.e1-161.e11. doi:10.1016/j.ajog.2009.09.016
[2] Zeisler, Harald et al. “Predictive Value of the sFlt-1:PLGF Ratio in Women with Suspected Preeclampsia.” The New England journal of medicine vol. 374,1 (2016): 13-22. doi:10.1056/NEJMoa1414838
[3] Dröge, Lisa Antonia et al. “Prediction of Preeclampsia-Related Adverse Outcomes With the sFlt-1 (Soluble fms-Like Tyrosine Kinase 1)/PLGF (Placental Growth Factor)-Ratio in the Clinical Routine: A Real-World Study.” Hypertension (Dallas, Tex. : 1979) vol. 77,2 (2021): 461-471. doi:10.1161/HYPERTENSIONAHA.120.15146
[4] Reidy, Kimberly J et al. “Fetal-Not Maternal-APOL1 Genotype Associated with Risk for Preeclampsia in Those with African Ancestry.” American journal of human genetics vol. 103,3 (2018): 367-376. doi:10.1016/j.ajhg.2018.08.002

